Les verrues génitales, également appelées condylomes sont des excroissances qui vont toucher la zone génitale de l’homme ou de la femme. Leur traitement diffère de celui appliqué aux autres verrues.
Les verrues génitales, sujet tabou ?
 Pas forcément. Il faut aussi en parler car lorsqu’on a un doute, il est important d’être rassurer et d’y voir plus clair.
Pas forcément. Il faut aussi en parler car lorsqu’on a un doute, il est important d’être rassurer et d’y voir plus clair.
Bien sûr, notre site ne remplace en aucun cas une consultation médicale.
Le sujet est important. On est là dans le domaine des infections sexuellement transmissibles .Il s’agit de l’une des plus fréquentes qui soit car il s’agit d’une des infections les plus contagieuses. Bien sûr, nous parlons ici de verrues mais localisées sur les organes génitaux aussi bien de l’homme que de la femme. Comme toutes les verrues, elles sont dues au papillomavirus humain. Environ 1 personne sur 10 qui a ou qui a eu une activité sexuelle est porteuse du virus mais seulement 1 personne sur 100 environ développera des verrues génitales.
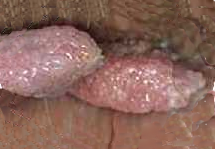
Les verrues génitales sont, comme les autres verrues, des tumeurs bénignes de la peau. Elles sont dues au papillomavirus humain (HPV 6 et 11). Ce virus se transmet par les sécrétions génitales infectées lors des rapports sexuels qu’il y ait eu pénétration ou pas et est très contagieux. La plupart des personnes contaminées n’ont aucune manifestation cutanée apparente de la présence de ce papillomavirus. On les appelle également condylomes, condylomes acuminés ou crêtes de coq.
Verrues génitales : localisation
Les verrues génitales sont des excroissances localisées sur le pénis (prépuce et gland), le col de l’utérus, les parois du vagin, la vulve, dans la bouche et la zone périanale. Les condylomes peuvent être internes ou externes. Les signes qui doivent alerter sont le prurit (démangeaisons), des lésions molles de surface lisse ou d’aspect verruqueux, en « chou-fleur ». Les condylomes périanaux sont plutôt d’aspect verruqueux, en « chou-fleur », en savoir plus sur les condylomes anaux. Les condylomes péniens se présentent souvent sous forme de papules d’aspect lisses. Mais, dans de nombreux cas, les condylomes sont difficiles à reconnaître car ils peuvent ressembler à des boutons. En cas de doute, il ne faut pas hésiter à consulter (généraliste, gynécologue, dermatologue ou urologue) qui pourront faire un examen attentif et précis. Seul un médecin peut réellement porter un diagnostic fiable.
Condylomes : population concernée
Ils touchent aussi bien les hommes que les femmes, aussi bien les hétérosexuels que les homosexuels. Il est très rare qu’une mère ayant des condylomes contamine son bébé lors de la naissance. L’apparition des condylomes peut survenir plusieurs mois après la contamination par le papillomavirus. Par conséquent, une personne qui n’a pas eu d’activité sexuelle depuis plusieurs mois peut donc développer des condylomes. Le contact sexuel est la cause essentielle de la contamination. L’usage du préservatif permet de se protéger et de protéger le ou la partenaire efficacement. Cependant, le préservatif ne dispense en aucun cas d’une surveillance médicale (médecin traitant ou gynécologue pour la femme).
Comme les autres verrues, la plupart de ces verrues génitales disparaitront d’elles même. Mais, il est quand même indispensable de se faire examiner par un médecin.
Traitement des verrues génitales
Des traitements existent et permettent ainsi de faire disparaitre les lésions. Le virus restera cependant présent dans la plupart des cas ce qui explique que l’on observe souvent des récidives. Les condylomes de petite taille peuvent être traités par des crèmes à usage local que le patient applique lui-même (podophyllotoxine). Pour des condylomes de grande taille, le médecin utilisera l’acide trichloracétique, la cryothérapie, le laser, l’électrocoagulation ou la chirurgie. Après traitement, il est recommandé d’examiner régulièrement la zone qui était infectée pour vérifier qu’il n’y a pas de récidive.
Le meilleur moyen de prévention contre les maladies sexuellement transmissibles (les verrues génitales en font partie) reste le préservatif s’il est utilisé correctement du début à la fin du rapport sexuel. On remarque également que le risque de contamination par le papillomavirus est étroitement lié au nombre de partenaires sexuels. La prévalence du papillomavirus est plus importante chez les adultes jeunes sexuellement actifs. Les femmes âgées de 20 à 24 ans représentent 50% des femmes contaminées. Le nombre de personnes contaminées après 30 ans baisse considérablement peut-être due à une stabilisation dans les relations amoureuses.
Les risques
Certains papillomavirus (HPV 16, 18 , 31 et 33) sont responsables de condylomes sur le col de l’utérus. S’ils ne sont pas pris en charge et traités, ils peuvent conduire à des lésions pré-cancéreuses puis à un cancer du col de l’utérus. Mais pas trop d’inquiétude, cette transformation est très lente (plusieurs années). Les frottis du col de l’utérus permettent de dépister ce type de condylomes. Cet examen pratiqué régulièrement est un moyen de prévention très efficace. Depuis 2007, il existe deux vaccins contre certains papillomavirus responsables de cancer du col de l’utérus. Il s’agit du Gardasil® (Laboratoires Merck) et du Cervarix® (Laboratoires GSK). Le papillomavirus ne s’étend pas plus loin que le col de l’utérus, il n’y a donc aucun risque de stérilité par les papillomavirus.